台灣社會過去因為文化與在地民情,民眾只要任何疾病皆非常仰賴醫療體系,只要身體一出現狀況就前往就醫。而全民健康保險低價的費用與99.9%的覆蓋率,再加上台灣逐步邁向高齡社會的情形下,過去台灣社會常常會出現逛醫院(hospital shopping)及多重用藥(polypharmacy)的現象。
但是這件事情在2013年7月開始有了轉機,台灣的中央健康保險署(National Health Insurance Administration)推出雲端藥歷查詢系統(Pharmacloud),將跨醫療院所開立的藥品整合在電子病歷平台上。當民眾在不同醫療院所就醫以及領藥的時候,不同醫療院所的醫師、藥師都可以看到過去民眾的領藥紀錄,以避免重複用藥與藥物交互作用的發生。
經專業與科技的合作 多重用藥出現曙光
而健保署更在2016年7月開始,推出了健康存摺(My Health Bank),除了可以透過電腦查詢自己的用藥、就醫、檢驗檢查紀錄外,只要透過一些簡單的設定,民眾就可以在手機上同步看到這些資訊。讓民眾在跨醫療院所就醫時,可以提供過去的檢驗檢查報告給醫療人員進行參考,減少醫療資源的浪費,也縮短民眾就診的時間。不僅如此,未來更配合實證醫學以及大數據分析,提供民眾健康示警及衛教資訊,導引民眾具備更好的健康習慣。
除此之外,透過不同的試辦計畫,更進一步讓專業人員進行用藥安全與合理用藥的工作。2013年推出雲端藥歷後,全民健康保險署與醫療院所合作,以及一定程度的監管機制,每年可以為全民健康保險省下約3.3億美元左右的支出。另一方面,以2010年到2017年的藥事照護(Pharmaceutical care)給付計畫為例,透過專業的藥師對較困難的病患,提供密集的居家藥事照護,也可以為全民健保省下30%以上的費用。
老人用藥紀錄是世界寶貴的經驗
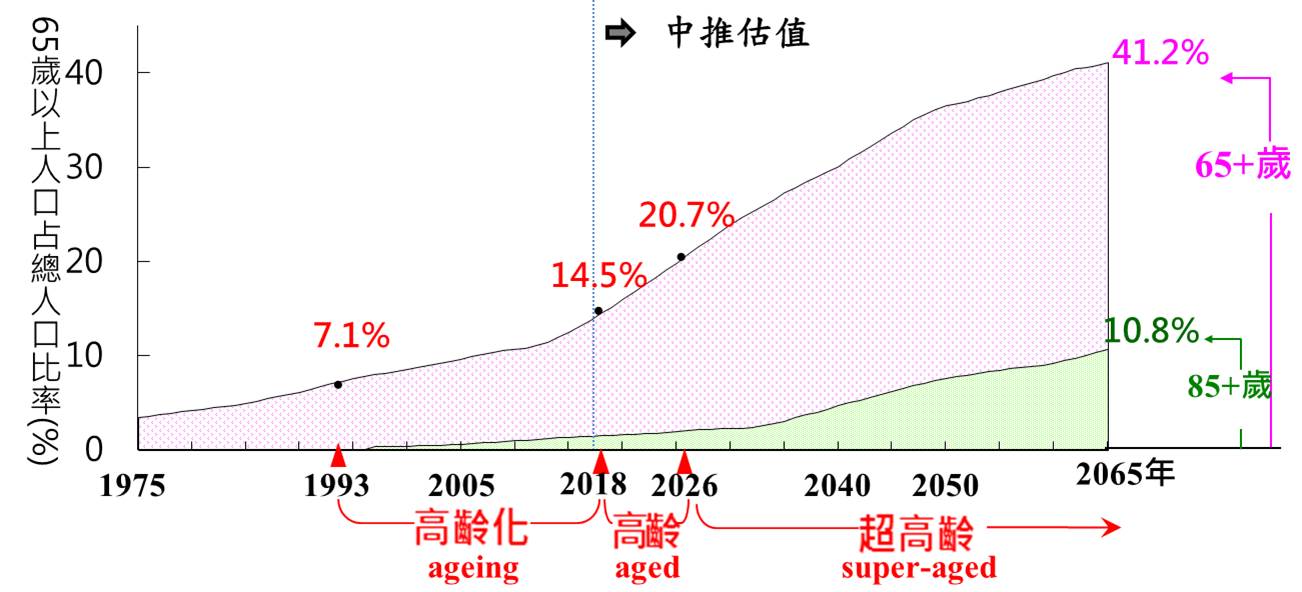
台灣正在面臨急遽老化的社會,1993年成為高齡化社會,2018年正式邁入高齡社會,而推估在2026年馬上要迎接超高齡社會的到來。在這樣快速老化的社會之中,長期照顧與老人不適當用藥的發展就顯得特別需要關注。所幸在台灣老年學暨老年醫學會(Taiwan Association of Gerontology and Geriatrics)、台灣家庭醫學會(Taiwan Association of Family Medicine)及藥師公會全國聯合會(Taiwan Pharmacist Association)皆在2000年以前就開始關心老人用藥,並在2003年開始發展本土的老人用藥準則。
 另一方面,在醫院的醫療服務上,從2009年開始各大醫院開始推動整合醫療照護病房,結合不同團隊進行多面向的醫療照顧。2018年成立台灣醫院整合醫學會(Taiwan Association of Hospital Medicine),以培訓整合醫學專科醫師(Hospitalist)為目的,希望可以達到醫療的合理化,並多面向的考量達到整合。而在居家的服務端,2017年一群有志於參與居家醫療的醫師、護理師、藥師及其他從業人員組成了台灣在宅醫療學會(Taiwan Society of Home Health Care),響應健保署的居家醫療整合照護計畫,提供台灣民眾優質且跨專業的居家醫療服務。而以上兩種服務模式的共同特色,就是肩負了在醫院及居家的藥物整合角色。
另一方面,在醫院的醫療服務上,從2009年開始各大醫院開始推動整合醫療照護病房,結合不同團隊進行多面向的醫療照顧。2018年成立台灣醫院整合醫學會(Taiwan Association of Hospital Medicine),以培訓整合醫學專科醫師(Hospitalist)為目的,希望可以達到醫療的合理化,並多面向的考量達到整合。而在居家的服務端,2017年一群有志於參與居家醫療的醫師、護理師、藥師及其他從業人員組成了台灣在宅醫療學會(Taiwan Society of Home Health Care),響應健保署的居家醫療整合照護計畫,提供台灣民眾優質且跨專業的居家醫療服務。而以上兩種服務模式的共同特色,就是肩負了在醫院及居家的藥物整合角色。
面對環境的挑戰,台灣的醫療人員必須快速的適應新的社會型態,並且提出相對應的解決方案。不管是在學術、急重症、社區醫療或居家醫療,台灣經過完整訓練的醫療人員正發展出多樣化的照顧模式。而這些模式正式未來陸續踏入高齡社會的其他國家,可以互相交流學習的。
參考文獻:
- Chiang-Hanisko, L., Tan, J. Y., & Chiang, L. C. (2014). Polypharmacy issues in older adults. The Journal of Nursing, 61(3), 97-
- https://www1.nhi.gov.tw/Nhi_E-LibraryPubWeb/PharmaCloud/PharmaCloud.aspx?FType=11
- https://www1.nhi.gov.tw/Nhi_E-LibraryPubWeb/HealthBank/HealthBank.aspx?FType=9
- https://tw.appledaily.com/new/realtime/20160226/803950/
- http://hpcare.taiwan-pharma.org.tw/
- https://www.ndc.gov.tw/Content_List.aspx?n=695E69E28C6AC7F3
- H. Huang, F.H. Lu. (2003) Prescription Principles in the Elderly. Formosan J Med,7(3), 385-395.
- https://www.tahmed.org.tw/